Пороки развития внутренних половых органов — врождённые нарушения формы и структуры матки и влагалища. Пороки развития женских половых органов составляют 4% среди всех врождённых аномалий развития. Их выявляют у 3,2% женщин репродуктивного возраста. Пороки развития мочеполовой системы занимают 4-е место (9,7%) в структуре всех аномалий развития современного человека.
К группе риска по рождению девочек с пороками развития относятся женщины, имеющие профессиональные вредности и вредные привычки (алкоголизм, курение), перенесшие в сроки беременности от 8 до 16 недели вирусные инфекции. До настоящего времени не установлено точно, что именно лежит в основе возникновения пороков развития матки и влагалища. Однако несомненна роль наследственных факторов, биологической неполноценности клеток, формирующих половые органы, воздействия вредных физических, химических и биологических агентов. Возникновение различных форм пороков развития матки и влагалища зависит от патологического влияния тератогенных факторов или реализации наследственной предрасположенности в процессе эмбриогенеза.
В пубертатном возрасте у пациенток с аплазией влагалища, матки, атрезией гимена, аплазией всего или части влагалища при функционирующей матке наблюдаются первичная аменорея (отсутствие менструаций) и (или) болевой синдром. У девушек с аплазией влагалища и матки характерной жалобой бывает отсутствие менструаций, в дальнейшем ― невозможность половой жизни. При таких видах пороков, как полное удвоение матки и влагалища, двурогая матка, внутриматочная перегородка (полная или неполная), клинические проявления заболевания могут отсутствовать, либо пациентки предъявляют жалобы на болезненные менструации.
Хирургическое лечение.
У больных с аплазией влагалища и матки применяют хирургический кольпопоэз. В современных условиях «золотым стандартом» хирургического кольпопоэза у больных с аплазией влагалища и матки считают кольпопоэз из тазовой брюшины с лапароскопическим ассистированием. Отдалённые результаты показали, что практически все пациентки удовлетворены половой жизнью. При гинекологическом осмотре видимая граница между преддверием влагалища и созданным неовлагалищем отсутствует, длина (11–12 см), растяжимость и ёмкость влагалища вполне достаточны.
Внутриматочная перегородка в несколько раз увеличивает вероятность невынашивания беременности и нарушает контрактильную способность миометрия при завершении родов через естественные родовые пути. Наиболее точным методом диагностики внутриматочной перегородки является магнитно-резонансная томография малого таза. Окончательный диагноз выставляется на диагностической гистероскопии, она сразу может быть переведена в лечебную гистерорезектоскопию.
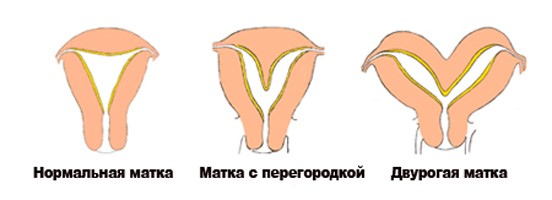
Гистероскопическая диагностика затруднена при локализации перегородки до внутреннего зева, когда определяется одна полость и одно устье маточной трубы. Данный тип трудно дифференцировать от двурогой матки, так как гистероскопическая картина их идентична, поэтому диагностическая гистероскопия должна сочетаться с лапароскопией.
Для рассечения внутриматочной перегородки в нашей клинике используется биполярная петля гистерорезектоскопа.
В сравнении с традиционным хирургическим лечением, гистерорезектоскопия обладает рядом преимуществ, таких как: меньшая травматичность, более высокая экономичность (в частности, благодаря значительному снижению послеоперационного койко-дня), уменьшение длительности вмешательства. Это делает ее применение в хирургии внутриматочной перегородки очень перспективным, позволяет избежать радикальных операций, позволяет сохранить репродуктивный орган – матку, что на сегодняшний день является важной психологической и медицинской проблемой.

